| Fasciita plantara | |
|---|---|
| Alte nume | Fascioză plantară, fasciopatie plantară, călcâiul de jogger, sindromul pintenului călcâiului |
 |
|
| Cele mai frecvente zone de durere în fasciita plantară | |
| Specialitate | Ortopedie, medicină sportivă, chirurgie plastică, podiatrie |
| Simptome | Durere în călcâi și fundul piciorului |
| Debut obișnuit | Treptat |
| Cauze | Neclar |
| Factori de risc | Suprasolicitarea (perioade lungi de stat în picioare), obezitate, rostogolirea interioară a piciorului |
| Metoda de diagnosticare | Pe baza simptomelor, cu ultrasunete |
| Diagnostic diferentiat | Osteoartrita, spondilita anchilozantă, sindromul tamponului călcâiului, artrita reactivă |
| Tratament | Management conservator |
| Frecvență | ~ 4% |
Fasciita plantara este o tulburare a țesutului conjunctiv care susține arcul piciorului. Rezultă dureri la nivelul călcâiului și fundului piciorului, care sunt de obicei cele mai severe la primii pași ai zilei sau după o perioadă de odihnă. Durerea este, de asemenea, frecvent provocată de îndoirea piciorului și a degetelor de la picioare în sus spre tibie. Durerea apare de obicei treptat și afectează ambele picioare în aproximativ o treime din cazuri.
Cauza fascitei plantare nu este pe deplin clară. Factorii de risc includ utilizarea excesivă, cum ar fi perioadele lungi de așteptare, creșterea exercițiilor fizice și obezitatea. Este, de asemenea, asociat cu rotirea interioară a piciorului, un tendon strâns al lui Ahile și un stil de viață sedentar. Nu este clar dacă pintenii călcâiului au un rol în provocarea fasciitei plantare, chiar dacă sunt prezenți în mod obișnuit la persoanele care suferă de această afecțiune. Fascita plantară este o tulburare a locului de inserție a ligamentului pe os caracterizată prin micro lacrimi, defalcarea colagenului și cicatrici. Deoarece inflamația joacă fie un rol mai mic, fie nici un rol, o revizuire a propus să fie redenumită fascioză plantară. Prezentarea simptomelor este, în general, baza diagnosticului; ecografia fiind uneori utilă dacă există incertitudine. Alte afecțiuni cu simptome similare includ osteoartrita, spondilita anchilozantă, sindromul tamponului călcâiului și artrita reactivă.
Majoritatea cazurilor de fasciită plantară se rezolvă cu timpul și cu metode conservatoare de tratament. În primele câteva săptămâni, cei afectați sunt sfătuiți de obicei să se odihnească, să-și schimbe activitățile, să ia medicamente pentru durere și să se întindă. Dacă acest lucru nu este suficient, fizioterapia, ortezele, atelele sau injecțiile cu steroizi pot fi opțiuni. Dacă aceste măsuri nu sunt eficiente, măsurile suplimentare pot include terapia cu undă de șoc extracorporală sau intervenția chirurgicală.
Între 4% și 7% din populația generală are dureri de călcâie la un moment dat: aproximativ 80% dintre acestea se datorează fasciitei plantare. Aproximativ 10% dintre oameni au tulburarea la un moment dat în timpul vieții. Devine mai frecvent odată cu vârsta. Nu este clar dacă un sex este mai afectat decât celălalt.
Simptomele fasciitei plantare
Când apare fasciita plantară, durerea este de obicei ascuțită și de obicei unilaterală (70% din cazuri). Greutatea pe călcâi după perioade lungi de odihnă agravează durerea călcâiului la persoanele afectate. Persoanele cu fasciită plantară raportează adesea că simptomele lor sunt cele mai intense în primii pași după ce se ridică din pat sau după perioade prelungite de ședere. Simptomele se îmbunătățesc de obicei cu mersul pe jos. Simptomele rare, dar raportate includ amorțeală, furnicături, umflături sau durere radiantă. De obicei, nu există febră sau transpirații nocturne.
Dacă fascia plantară este suprautilizată în cadrul fascitei plantare, fascia plantară se poate rupe. Semnele și simptomele tipice ale rupturii fasciei plantare includ un sunet de clic sau de rupere, umflături locale semnificative și dureri acute în partea inferioară a piciorului.
Factori de risc
Factorii de risc identificați pentru fasciita plantară includ alergarea excesivă, starea pe suprafețe dure pentru perioade prelungite, arcurile înalte ale picioarelor, prezența unei inegalități la lungimea piciorului și picioarele plate. Tendința picioarelor plate de a se rostogoli excesiv spre interior în timpul mersului sau alergării le face mai susceptibile la fasciita plantară. Obezitatea se observă la 70% dintre persoanele care prezintă fasciită plantară și este un factor de risc independent.
Fasciita plantară este de obicei rezultatul unui anumit dezechilibru biomecanic care determină o cantitate crescută de tensiune plasată de-a lungul fasciei plantare.
Cauzele fascitei plantare sunt următoarele:
1) Acordarea de stres pe osul călcâiului 2) Alergarea pe suprafața dură 3) Greutate excesivă sau obezitate 4) Nu purtați încălțăminte sau branțuri potrivite 5) Diabet 6) Având picioare plate sau arc înalt
Studiile constată în mod constant o asociere puternică între indicele crescut de masă corporală și fasciita plantară la populația non-atletică. Această asociere între greutate și fasciită plantară nu este prezentă în populația atletică. Strângerea tendonului lui Ahile și încălțăminte necorespunzătoare au fost, de asemenea, identificate ca factori de risc semnificativi.
Diagnosticul fasciitei plantare
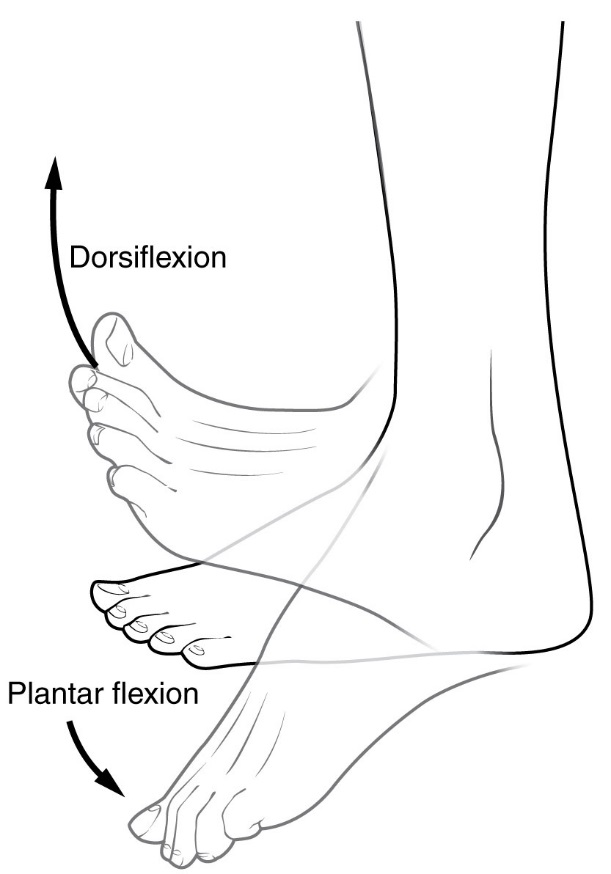
Strângerea tendonului lui Ahile este un factor de risc pentru fasciita plantară. Poate duce la scăderea dorsiflexiei piciorului.

Osul călcâiului cu pintenul călcâiului (săgeata roșie)

Fascia plantară îngroșată în ultrasunete
Fasciita plantară este de obicei diagnosticată de către un furnizor de servicii medicale după examinarea istoricului unei persoane, a factorilor de risc și a examenului clinic. Palparea de-a lungul aspectului interior al osului călcâiului pe talpă poate provoca sensibilitate în timpul examinării fizice. Piciorul poate avea o dorsiflexie limitată datorită etanșeității excesive a mușchilor gambei sau a tendonului lui Ahile. Dorsiflexia piciorului poate provoca durerea datorată întinderii fasciei plantare cu această mișcare. Studiile de diagnosticare a imaginii nu sunt de obicei necesare pentru diagnosticarea fasciitei plantare. Ocazional, un medic poate decide că studiile imagistice (cum ar fi raze X, ultrasunete de diagnostic sau RMN) sunt justificate pentru a exclude cauzele grave ale durerii la nivelul piciorului.
Alte diagnostice care sunt de obicei luate în considerare includ fracturi, tumori sau boli sistemice dacă durerea fasciitei plantare nu reușește să răspundă în mod adecvat la tratamentele medicale conservatoare. Durerea bilaterală a călcâiului sau durerea călcâiului în contextul unei boli sistemice poate indica necesitatea unei investigații diagnostice mai aprofundate. În aceste condiții, testele de diagnostic, cum ar fi CBC sau markerii serologici ai inflamației, infecției sau bolilor autoimune, cum ar fi proteina C reactivă, rata de sedimentare a eritrocitelor, anticorpii anti-nucleari, factorul reumatoid, HLA-B27, acidul uric sau boala Lyme se pot obține, de asemenea, anticorpi. Deficitul neurologic poate determina o investigație cu electromiografie pentru a verifica deteriorarea nervilor sau a mușchilor.
O descoperire incidentală asociată cu această afecțiune este un pinten al călcâiului, o mică calcificare osoasă pe calcaneu (osul călcâiului), care poate fi găsit la până la 50% dintre cei cu fasciită plantară. În astfel de cazuri, fasciita plantară de bază este cea care produce durerea călcâiului și nu pintenul în sine. Condiția este responsabilă pentru crearea pintenului, deși semnificația clinică a pintenilor călcâiului în fasciita plantară rămâne neclară.
Imagistica
Imagistica medicală nu este necesară în mod obișnuit. Este scump și nu modifică de obicei modul în care este gestionată fasciita plantară. Atunci când diagnosticul nu este evident din punct de vedere clinic, raze X cu vedere laterală a gleznei sunt modalitatea de imagine recomandată pentru a evalua alte cauze ale durerii călcâiului, cum ar fi fracturile de stres sau dezvoltarea pintenului osos.
Fascia plantară are trei fascicule – fasciculul central fiind cel mai gros la 4 mm, fasciculul lateral la 2 mm și medialul la mai puțin de un milimetru grosime. În teorie, fasciita plantară devine mai probabilă pe măsură ce crește grosimea fasciei plantare la inserția calcanică. O grosime de peste 4,5 mm ultrasunete și 4 mm pe RMN sunt utile pentru diagnostic. Alte descoperiri imagistice, cum ar fi îngroșarea aponevrozei plantare, sunt nespecifice și au o utilitate limitată în diagnosticarea fasciitei plantare.
Scanarea osoasă trifazată este o modalitate sensibilă pentru detectarea fasciitei plantare active. Mai mult, o scanare osoasă în 3 faze poate fi utilizată pentru a monitoriza răspunsul la terapie, după cum se demonstrează prin absorbția scăzută după injecțiile cu corticosteroizi.
Diagnostic diferentiat
Diagnosticul diferențial pentru durerea călcâiului este extins și include entități patologice care includ, dar nu se limitează la următoarele: fractură de stres calcanian, bursită calcaneală, osteoartrita, stenoză spinală care implică rădăcinile nervoase ale nervului spinal lombar 5 (L5) sau nervului spinal sacral (S1), sindromul tamponului de grăsime calcaniană, cancer metastazat din alte părți ale corpului, hipotiroidism, spondilopartopatii seronegative, cum ar fi artrita reactivă, spondilita anchilozantă sau artrita reumatoidă (mai probabil dacă durerea este prezentă la ambele călcâi), ruptura fasciei plantare și compresia neuropatii precum sindromul tunelului tarsian sau afectarea nervului calcaneal medial.
O determinare cu privire la diagnosticul de fasciită plantară se poate face de obicei pe baza istoricului medical și a examinării fizice a unei persoane. Atunci când un medic suspectează o fractură, o infecție sau o altă afecțiune gravă care stau la baza acestuia, acesta poate comanda o radiografie pentru a investiga. Razele X nu sunt necesare pentru a depista fasciita plantară pentru persoanele care stau sau merg mult la locul de muncă, cu excepția cazului în care imaginea este indicată altfel.
Tratamentul fasciitei plantare
Non chirurgical

Se poate încerca o pereche de branțuri în interiorul pantofilor
Aproximativ 90% din cazurile de fasciită plantară se ameliorează în șase luni cu tratament conservator și în decurs de un an, indiferent de tratament. Persoanele afectate folosesc multe tratamente pentru fasciita plantară. Majoritatea au puține dovezi care să le susțină utilizarea și nu sunt studiate în mod adecvat. Abordările conservatoare de primă linie includ odihnă, masaj, căldură, gheață și exerciții de întărire a viței; tehnici pentru a întinde mușchii gambei, tendonul lui Ahile și fascia plantară; reducerea greutății persoanelor supraponderale sau obeze; și medicamente antiinflamatoare nesteroidiene (AINS), cum ar fi aspirina sau ibuprofenul. Utilizarea AINS pentru tratarea fasciitei plantare este frecventă, dar utilizarea lor nu reușește să rezolve durerea la 20% dintre oameni.
Dacă fasciita plantară nu răspunde la tratamentul conservator timp de cel puțin trei luni, atunci poate fi luată în considerare terapia extracorporeală cu undă de șoc (ESWT). Dovezile din metaanalize sugerează că ameliorarea semnificativă a durerii durează până la un an după procedură. Cu toate acestea, dezbaterea cu privire la eficacitatea terapiei a persistat. ESWT se efectuează cu sau fără anestezie, deși studiile sugerează administrarea anesteziei diminuează eficacitatea procedurii. Complicațiile din ESWT sunt rare și de obicei benigne atunci când sunt prezente. Complicațiile cunoscute ale ESWT includ dezvoltarea unui hematom ușor sau a unei echimoze, roșeață în jurul locului procedurii sau migrenă.
Injecțiile cu corticosteroizi sunt uneori folosite pentru cazurile de fasciită plantară refractară la măsuri mai conservatoare. Există dovezi provizorii că corticosteroizii injectați sunt eficienți pentru ameliorarea durerii pe termen scurt până la o lună, dar nu după aceea.
Dispozitivele ortotice și tehnicile specifice de fixare pot reduce pronația piciorului și, prin urmare, reduc sarcina pe fascia plantară, ducând la ameliorarea durerii. Dovezile care susțin utilizarea ortezelor piciorului sunt mixte, unele sugerând ameliorarea durerii pe termen scurt până la trei luni. Eficacitatea pe termen lung a ortezelor personalizate pentru reducerea durerii fasciitei plantare necesită studii suplimentare.
O altă tehnică de tratament este cunoscută sub numele de ionoforeză plantară. Această tehnică implică aplicarea locală de substanțe antiinflamatoare precum dexametazonă sau acid acetic la picior și transmiterea acestor substanțe prin piele cu un curent electric. Unele dovezi susțin utilizarea atelelor nocturne timp de 1-3 luni pentru ameliorarea durerii fasciitei plantare care a persistat timp de șase luni. Atelele nocturne sunt concepute pentru a poziționa și menține glezna într-o poziție neutră, întinzând astfel pasiv gambei și fascia plantară în timpul somnului.
Interventie chirurgicala
Fasciotomia plantară este un tratament chirurgical și ultima soluție pentru durerea refractară a fasciitei plantare. Dacă fasciita plantară nu se rezolvă după șase luni de tratament conservator, atunci procedura este considerată ca o ultimă soluție. Abordările minim invazive și endoscopice ale fasciotomiei plantare există, dar necesită un specialist care este familiarizat cu echipamente specifice. Disponibilitatea acestor tehnici chirurgicale este limitată din 2012. Un studiu din 2012 a constatat că 76% dintre persoanele care au suferit fasciotomie plantară endoscopică au ameliorat complet simptomele și au avut puține complicații (dovezi de nivel IV). Îndepărtarea pintenului călcâiului în timpul fasciotomiei plantare nu pare să îmbunătățească rezultatul chirurgical.
.













Discussion about this post