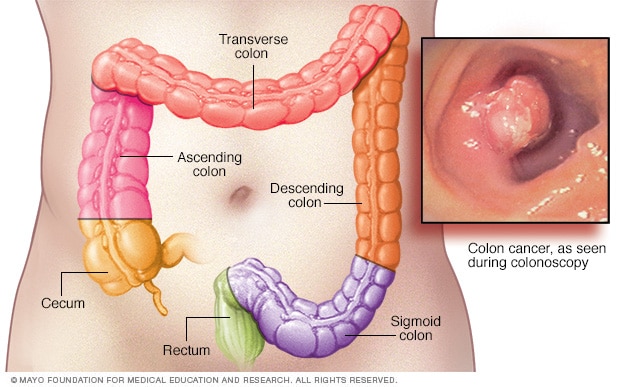
Cancerul de colon a cauzat cele mai multe decese cauzate de cancer la bărbați și femei, după cancerul de sân și cancerul pulmonar. Dar acest tip de cancer poate fi prevenit prin modificări ale stilului de viață și diagnosticarea precoce.
Cu toate acestea, în pandemia globală COVID-19, mulți oameni nu merg la spitale pentru a fi supuși controalelor lor anuale din cauza temerilor de COVID-19. Medicii se tem acum de o creștere semnificativă a ratelor de cancer de colon.
În plus, unele concepții greșite frecvente despre această boală duc, de asemenea, la rezultate mortale, adesea în cazurile care ar fi putut fi salvate dacă au fost tratate mai devreme.
375.000 de persoane sunt diagnosticate cu cancer de colon în fiecare an în Europa, iar 170.000 dintre ele mor din cauza acestei boli. Un studiu realizat la Universitatea Bologna din Italia a constatat că întârzierea screening-ului cancerului de colon timp de 4-6 luni a crescut riscul de cancer de colon avansat cu 3%, în timp ce o întârziere de peste 12 luni a crescut acest risc cu 7%. În timp ce pandemia coronavirusului nu are încă un scop, testele anuale de screening nu trebuie întrerupte sau amânate.
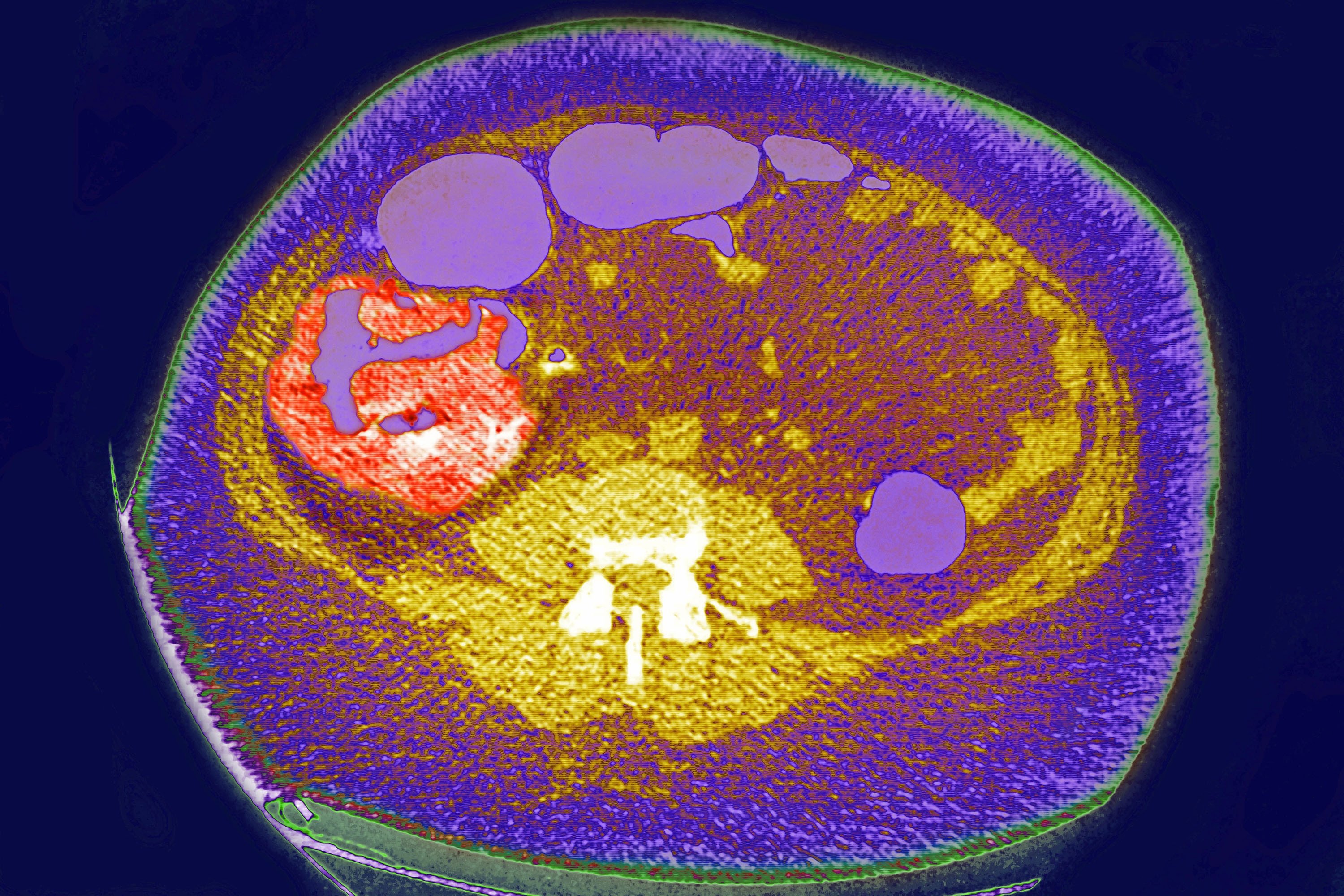
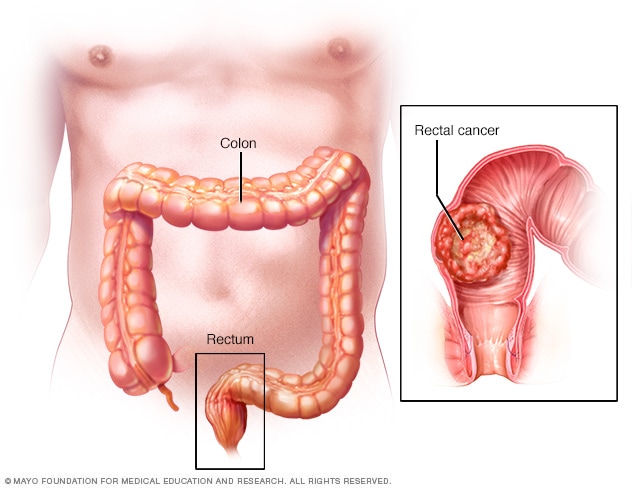
Cancerul de colon și polipii
Cancerul de colon se dezvoltă în 98% din cazurile care prezintă polipi. Polipii cu diametrul mai mare de 15 mm sunt de 1,5 ori mai predispuși să devină canceroși. Deoarece îndepărtarea polipilor prin colonoscopie poate preveni cancerul de colon, în aproape toate țările europene se desfășoară astăzi programe de screening pentru cancerul de colon bazate pe diverse protocoale. Un studiu realizat în 16 țări europene între 2000 și 2016 a constatat că prevalența cancerului colorectal a scăzut semnificativ în țările care au început testele de screening la vârste mai vechi.
Cu tehnologia actuală, cancerele de colon și polipii timpurii pot fi mai bine observați cu ajutorul sistemelor de imagistică bazate pe inteligență artificială. Deși colonoscopia este standardul de aur în detectarea polipilor, succesul procedurii depinde în mare măsură de experiența persoanei care efectuează colonoscopia și de conformitatea acestora cu standardele de calitate.
Cu toate acestea, în zilele noastre există 6 concepții greșite comune despre cancerul de colon și colonoscopie. Aceste concepții greșite sunt periculoase, deoarece împiedică diagnosticul precoce și sunt adesea motivul pentru care pacienții se prezintă la un medic atunci când boala se află într-un stadiu avansat.
Concepție greșită # 1: sângele rectal indică hemoroizi și nu reprezintă o mare problemă.
Majoritatea pacienților se tem să aibă o boală mai gravă și amână să meargă la un medic făcând scuze și considerând că este vorba doar de hemoroizi. Mulți oameni apelează la prieteni și familie pentru sfaturi și iau medicamente alternative. Pe de altă parte, medicul poate atribui în mod fals sângerarea hemoroizilor sau fisurilor anale, în special la pacienții tineri și care suferă de constipație cronică.
Sângerarea din anus poate fi vestitorul cancerului sau al unui polip mare, iar examinarea detaliată este absolut necesară
Concepția greșită # 2: cancerul de colon este pur genetic, nu există cancer în familia mea.
Doar 15% din cazurile de cancer sunt cauzate de genetică. A avea cancer de colon la rudele de gradul I (FDR) sau a avea polipoză adenomatoasă familială (FAP) crește riscul de a dezvolta cancer. Cu toate acestea, cancerul de colon se poate dezvolta și la persoanele fără antecedente familiale de cancer.

Concepție greșită # 3: Toate cazurile de constipație prelungită duc la cancer.
Constipația este una dintre cele mai frecvente tulburări gastrointestinale. A fi constipat nu înseamnă că aveți cancer de colon. Nu există dovezi că constipația cronică sau sindromul intestinului iritabil provoacă cancer de colon. Cu toate acestea, atunci când cancerul de colon sau un polip mare crește suficient de mare pentru a îngusta cavitatea intestinală, este posibil să suferiți de constipație, obstrucție intestinală sau sângerări rectale. Ar trebui să mergi întotdeauna la un gastroenterolog atunci când ai o schimbare neașteptată a obiceiului tău de defecare.
Concepție greșită # 4: Colonoscopiile sunt o procedură complicată și dureroasă și pot fi fatale.
Colonoscopia este o procedură cu risc foarte scăzut, dacă este efectuată de un expert. Perforația intestinelor sau sângerarea în timpul colonoscopiei se întâmplă în mai puțin de 1 din 1000 de cazuri. Înainte de colonoscopie, veți trece printr-o evaluare medicală amănunțită și veți fi întrebat cu privire la bolile cronice și medicamentele pe care le luați. Ar trebui să anunțați medicul dacă luați antibiotice, anticoagulante sau medicamente antidiabetice.
Singura parte incomodă a colonoscopiei este pregătirea pre-procedurală. Vi se va cere să luați medicamente laxative pentru a curăța tractul intestinal. Cea mai obișnuită modalitate este de a amesteca plicuri de medicamente laxative în câțiva litri de apă. Medicamentele laxative vor avea un gust dulce asemănător sucului și va trebui să îl consumați pe tot parcursul zilei sau pe o perioadă de 2 zile. De asemenea, vi se poate cere să vă simplificați dieta cu 3-4 zile înainte de procedură sau să consumați numai lichide.
În timpul colonoscopiei, nu veți simți durere, deoarece procedura se efectuează sub sedare profundă. Anestezia generală este necesară numai în anumite cazuri.
Concepție greșită # 5: Nu trebuie să fac colonoscopie, deoarece nu am nicio problemă.
Riscul unei persoane de a dezvolta cancer de colon în timpul vieții este de 6%. Aceasta este o statistică care nu poate fi subestimată. Într-un mod mai simplu, 1 din 18 persoane poate dezvolta cancer de colon.
Studiile au constatat că polipii și cancerul de colon sunt mai frecvente la persoanele obeze și la fumători, la cei care consumă în mod regulat alcool, la cei care consumă alimente procesate, au antecedente de cancer de colon în familia lor și la cei care nu fac exerciții fizice regulat. Cu toate acestea, riscul de deces prin cancer de colon scade cu 45% odată cu colonoscopia.
Concepție greșită # 6: Există medicamente care pot preveni cancerul de colon.
Deși s-au făcut multe cercetări pe acest subiect, nu există un rezultat clar. Deși unele studii au menționat efectele anti-cancer ale antiinflamatoarelor nesteroidiene (AINS), cum ar fi aspirina, calciu, magneziu, acid folic, vitamina B6 și B12, vitamina D, statine și aspirină, acest efect nu a fost confirmat în studii ample.
Până când cercetătorii nu vor avea rezultate mai definitive, cel mai bine este să mâncați o dietă sănătoasă și bogată în fibre, să faceți mișcare regulată, să evitați fumatul și să beți alcool și să nu câștigați în exces.
Cine ar trebui să facă teste de screening?
Persoanele din grupul cu risc mediu ar trebui să înceapă teste de screening pentru a căuta cancer la colcon la vârsta de 50 de ani.
La fel ca în cazul cancerului de sân, în ultimii ani, medicii au recomandat scăderea vârstei de screening la 45 sau chiar 40, deoarece incidența cancerului de colon în vârstă fragedă a crescut.
Dacă cineva din familia dumneavoastră are antecedente de cancer de colon sau suferă de polipoză adenomatoasă familială, testul de screening ar trebui să înceapă mult mai devreme.
.



















Discussion about this post