Gamma-glutamil transferază (GGT) și alanină aminotransferază (ALT) sunt două enzime importante găsite în ficat. Nivelurile ridicate ale acestor enzime pot indica leziuni hepatice, boala canalului biliar sau tulburări metabolice. Mulți oameni descoperă că au niveluri ridicate de GGT și ALT după teste de sânge de rutină, lăsându -i îngrijorați de cauzele și implicațiile acestor rezultate. Acest articol explică motivele din spatele GGT și ALT ridicat, riscuri pentru sănătate, metode de diagnostic și metode eficiente de tratament.
Ce sunt GGT și ALT?
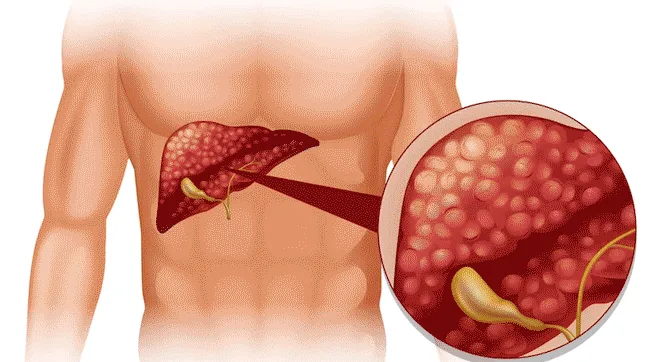
GGT (gamma-glutamil transferază) este o enzimă care se găsește în principal în ficat, dar este prezentă și în pancreas, rinichi și conducte biliare. Această enzimă joacă un rol crucial în transportul aminoacizilor și în metabolismul glutationului. Când celulele hepatice sunt deteriorate, GGT este eliberat în fluxul sanguin, ceea ce îl face un indicator principal al funcției hepatice și al sănătății canalului biliar.
ALT (alanină aminotransferază) este o enzimă găsită în principal în ficat. ALT ajută la transformarea aminoacizilor în energie. Spre deosebire de GGT, care poate fi crescut de factori care nu au legătură cu deteriorarea celulelor hepatice (de exemplu, consumul de alcool sau probleme de conducte biliare), nivelul ALT crește în primul rând atunci când există deteriorare directă a celulelor hepatice, cum ar fi în condiții precum hepatita sau inflamația hepatică. Când celulele hepatice sunt deteriorate sau inflamate, ALT este eliberat în sânge, semnalând probleme hepatice.
Nivel normal vs. nivel înalt
Intervalele normale pentru nivelurile GGT și ALT pot varia ușor în funcție de laborator, dar, în general, de:
- Gama normală GGT: aproximativ 9–48 U/L (unități pe litru) pentru adulți. Nivelurile GGT pot fi puțin mai mari la bărbați în comparație cu femeile.
- Gama normală de alt: de obicei 7–56 u/L pentru adulți.
Este important de menționat că aceste valori pot diferi în funcție de factori precum vârsta, sexul și condițiile individuale de sănătate.
Nivelurile ridicate de GGT sunt de obicei considerate peste 48 u/L pentru adulți, deși pragul poate varia ușor în funcție de laborator. GGT ridicat sugerează adesea probleme de canal de ficat sau biliar, consum de alcool sau anumite medicamente care afectează ficatul.
Nivelurile ridicate de ALT sunt considerate în general peste 56 u/L pentru adulți, în funcție de laborator. ALT crescut indică leziuni ale celulelor hepatice, legate în mod obișnuit de afecțiuni precum hepatita, bolile hepatice grase sau leziunile hepatice.
Cauze comune ale nivelurilor ridicate de GGT și ALT
Cauze legate de ficat
1. Boala hepatică alcoolică
Consumul cronică de alcool duce la stres oxidativ și inflamație în celulele hepatice. Metabolizarea alcoolului generează acetaldehidă – un compus toxic care dăunează hepatocitelor. De -a lungul timpului, această deteriorare provoacă o permeabilitate crescută a membranelor celulelor hepatice, ceea ce duce la scurgerea enzimelor în fluxul sanguin.
GGT este adesea mai ridicat decât ALT în bolile hepatice legate de alcool. Aproximativ 70% dintre consumatorii de alcool cronici au niveluri crescute de GGT.
2. Boala hepatică grasă nealcoolică
Acumularea excesivă de grăsime în celulele hepatice apare din cauza rezistenței la insulină, a aportului ridicat de grăsimi dietetice și a lipogenezei crescute (producția de grăsimi) în ficat. Când ficatul nu poate prelucra și exporta în mod eficient grăsimile, trigliceridele se acumulează în hepatocite. Acest proces duce la lipotoxicitate, care declanșează inflamația, stresul oxidativ și leziunea hepatocitelor, crescând în cele din urmă nivelurile de ALT și GGT.
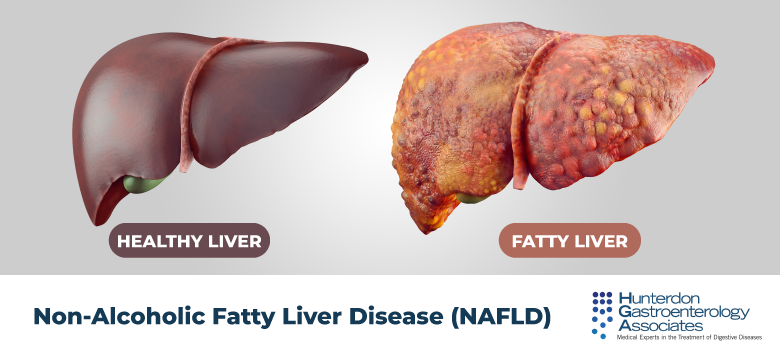
Boala hepatică grasă nealcoolică apare la aproximativ 25% din populația țării noastre, ceea ce o face una dintre cele mai frecvente afecțiuni hepatice cronice. Factorii de risc pentru această boală includ obezitate, diabet de tip 2, hipertensiune arterială, colesterol ridicat, sindrom metabolic și un stil de viață sedentar. Predispoziția genetică și anumite obiceiuri alimentare, cum ar fi consumul de alimente prelucrate excesive sau băuturi zaharoase, pot crește, de asemenea, probabilitatea dezvoltării acestei boli.
3. Hepatită (A, B, C, Autoimună)
Virusurile hepatitei atacă celulele hepatice, provocând leziuni directe ale hepatocitelor și declanșând un răspuns imun. Aceasta duce la necroza celulară și la scurgerea ALT și GGT în sânge.
Hepatita B și C pot duce la boli hepatice cronice dacă nu sunt tratate.
4. Ciroză hepatică
Deteriorarea hepatică cronică duce la fibroză (formarea țesutului cicatricial), care perturbă funcția hepatică normală și provoacă scurgeri de enzime hepatice. Ciroza reduce fluxul sanguin în ficat, ceea ce duce la stresul celular suplimentar și la creșterea enzimei.

Cauzele cirozei hepatice sunt consumul cronică de alcool, hepatită virală, boli hepatice grase. Simptomele sunt oboseala, icterul, umflarea picioarelor și abdomenului.
5. Tumorile hepatice sau cancerul hepatic
Celulele canceroase perturbă structura normală a țesutului hepatic, ceea ce duce la creșterea cifrei de afaceri a celulelor și la eliberarea enzimei în fluxul sanguin.
Nivelurile crescute de ALT și GGT pot indica cancerul hepatic. Testele imagistice precum scanările CT sau RMN -urile sunt necesare pentru confirmare.
Cauze biliare și pancreatice
1. Boala vezicii biliare (pietre biliare, obstrucție a canalului biliar)
Blocarea conductelor biliare previne fluxul biliar, ceea ce duce la acumularea biliară și deteriorarea hepatocitelor. Acest lucru duce la creșterea nivelului GGT și ALT.
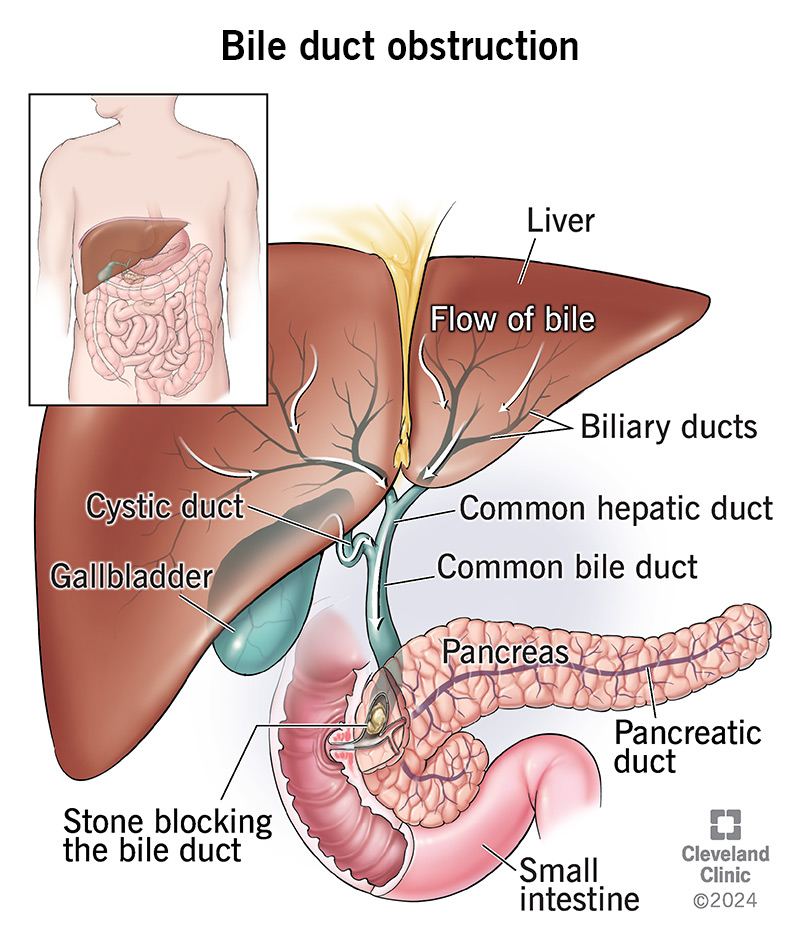
Simptomele sunt icter, dureri abdominale superioare superioare, greață.
2. Pancreatită
Inflamarea pancreasului poate provoca compresia canalului biliar sau fluxul de fundal al enzimelor pancreatice în ficat, ceea ce duce la leziuni la hepatocite și la creșterea nivelului enzimei.
Pancreatita poate apărea la oricine, dar anumite grupuri prezintă un risc mai mare. Persoanele care consumă alcool excesiv, au calculi biliari sau suferă de un nivel ridicat de trigliceride au mai multe șanse să dezvolte pancreatită. În plus, persoanele cu antecedente familiale ale acestei boli, cei cu boli autoimune sau persoanele care iau medicamente specifice pot fi, de asemenea, la risc crescut. Pancreatita cronică este mai frecventă la bărbați, în special între 30 și 40 de ani.
Cauze metabolice și sistemice
1. Obezitatea și sindromul metabolic
Acumularea excesivă de grăsime în ficat contribuie la rezistența la insulină, care promovează inflamația hepatică și scurgerea enzimelor.
Această afecțiune este asociată cu diabetul de tip 2 și hipertensiunea arterială.
2. Diabetul și rezistența la insulină
Nivelurile cronice ridicate ale zahărului din sânge cresc stresul oxidativ și inflamația în celulele hepatice, ceea ce duce la disfuncția hepatocitelor și creșterea enzimei.
3. Hemochromatoză
Excesul de depozite de fier în țesuturile hepatice generează specii de oxigen reactiv (ROS), ceea ce duce la stres oxidativ și leziuni hepatocite, ceea ce duce la creșterea ALT și GGT.
Medicamente și cauze legate de toxină
1. Acetaminofen (paracetamol) supradozaj
Doze mari de acetaminofen epuizează glutationul – un antioxidant cheie în ficat. Aceasta duce la deteriorarea oxidativă, la moartea celulelor hepatice și la eliberarea enzimelor.
2. Antibiotice, statine și medicamente anti-convulsie
Unele medicamente provoacă hepatotoxicitate prin toxicitate directă a celulelor sau leziuni hepatice mediate de imunitate, crescând nivelul de ALT și GGT.
3. Expunere chimică toxică (pesticide, metale grele)
Toxinele industriale și metalele grele induc stresul oxidativ, inflamația și deteriorarea hepatocitelor, ceea ce duce la creșterea enzimei.
Simptome și riscuri pentru sănătate ale GGT și ALT crescut
– Oboseală și slăbiciune: un simptom comun al bolilor hepatice cronice. Metabolismul hepatic afectat duce la reducerea producției de energie.
– Îngălbenirea pielii și a ochilor: un simptom al disfuncției hepatice semnificative. Acest simptom apare din cauza acumulării bilirubinei atunci când funcția hepatică scade.
– Durere abdominală și umflare: Acest simptom este cauzat de inflamația hepatică, acumularea de lichide (ascite) sau obstrucția canalului biliar.
– urină întunecată și scaune paliști: indică obstrucția fluxului biliar. Acest simptom rezultă din excreția biliară afectată, ceea ce duce la acumularea de bilirubină în urină și la reducerea pigmenților biliari în scaune.
-Riscuri pe termen lung: fibroza hepatică, ciroza și riscul crescut de boli cardiovasculare.
Diagnostic și evaluare medicală
1. Teste de sânge
– Testele panoului de funcții hepatice (ALT, AST, GGT, ALP, Bilirubină).
– Teste suplimentare: markeri de hepatită, studii de fier, glicemie în post.
2. Testele imagistice
-Ecografie: test de imagistică de primă linie pentru evaluarea ficatului și vezicii biliare.
– CT/RMN: utilizate dacă sunt suspectate tumori, ficat gras sau ciroză.
3. Biopsia hepatică
– Recomandat pentru cauze neclare ale creșterii enzimelor sau a bolilor hepatice severe suspectate.
Opțiuni de tratament
Schimbări de stil de viață
– Reduceți aportul de alcool: chiar și consumul moderat de alcool poate afecta nivelul GGT și ALT.
-Mănâncă o dietă prietenoasă cu ficat: Evitați alimentele procesate; Consumați fructe, legume și proteine slabe.
– Exercițiu în mod regulat: ajută la gestionarea obezității și a condițiilor metabolice.
Medicamente și intervenții medicale
– Tratarea afecțiunilor de bază: antivirale pentru tratarea hepatitei; Insulină pentru diabet.
– Reglarea medicamentelor: consultați medicul dacă este suspectat un medicament că a provocat un nivel ridicat de enzime.
Trebuie să mergeți pentru a vedea un medic dacă:
- Nivelurile ALT și GGT rămân mari timp de câteva luni.
- Apar simptome precum icter, umflare sau oboseală severă.
- Aveți un istoric de boli hepatice sau factori de risc, cum ar fi obezitatea sau consumul de alcool.
Nivelurile crescute de GGT și ALT pot fi un semn de avertizare timpurie al bolilor hepatice sau al problemelor metabolice. Înțelegerea cauzei și căutarea de sfaturi medicale la timp vă va ajuta să o tratați în mod eficient și să preveniți complicațiile.




















Discussion about this post