Durerea pelvină cu dureri abdominale sunt de obicei cauzate de afecțiuni care afectează sistemul reproductiv, urinar sau digestiv. Cauzele obișnuite includ probleme ginecologice, cum ar fi endometrioza, chisturile ovariene sau boala inflamatorie pelvină, probleme gastrointestinale precum sindromul de colon iritabil sau apendicita și infecții ale tractului urinar. Deoarece multe boli cauzează aceste două simptome, evaluarea medicală este importantă pentru a identifica cauza exactă.
Condiții frecvente care provoacă dureri pelvine cu dureri abdominale
Cauze ginecologice (la femei)
1. Endometrioza
Endometrioza este creșterea țesuturilor precum mucoasa uterului în afara uterului (pe ovare, trompe uterine, mucoasa pelvină). Acest țesut răspunde la hormoni și provoacă inflamație locală, cicatrici și durere.
Endometrioza apare la aproximativ 7% dintre femeile de vârstă reproductivă. Întârzierile diagnosticului sunt frecvente.

Simptome tipice ale endometriozei: Perioade menstruale dureroase, dureri profunde în timpul actului sexual, dureri pelvine cronice, uneori simptome ale intestinului sau vezicii urinare și infertilitate.
Diagnostic: Endometrioza este diagnosticată printr-o combinație de istoric medical, examene fizice, imagistică și, uneori, intervenții chirurgicale. Medicii încep de obicei prin a discuta despre simptome precum durerea pelvină și perioadele menstruale dureroase, urmate de un examen pelvin pentru a verifica dacă există anomalii. Testele imagistice precum ultrasunetele sau RMN pot ajuta la identificarea chisturilor sau leziunilor, dar nu pot confirma definitiv boala. Cea mai fiabilă metodă este laparoscopia – o intervenție chirurgicală minim invazivă care permite vizualizarea directă și biopsia țesutului endometrial în afara uterului.
Tratament: Endometrioza este tratată cu medicamente, intervenții chirurgicale sau o combinație a ambelor. Terapiile hormonale, cum ar fi pilulele contraceptive, progestativele sau agoniştii GnRH, pot ajuta la reducerea sau oprirea creşterii ţesutului asemănător endometrului şi pot ameliora durerea. Analgezicele precum antiinflamatoarele nesteroidiene sunt adesea folosite pentru a gestiona disconfortul. În cazuri mai severe, poate fi efectuată o intervenție chirurgicală minim invazivă pentru îndepărtarea sau reducerea țesutului endometriozei, iar în situații rare, poate fi luată în considerare histerectomia.
2. Boala inflamatorie pelvina
Boala inflamatorie pelviana este o infectie a tractului genital superior (uter, trompe, ovare), de obicei de la bacterii cu transmitere sexuala (chlamydia, gonoree) sau organisme vaginale mixte. Infecția provoacă inflamație, durere, cicatrici și poate afecta fertilitatea.
Această boală apare la aproximativ 4% dintre femeile cu experiență sexuală.
Diagnostic: Boala inflamatorie pelviană este diagnosticată în primul rând prin evaluarea clinică a simptomelor cum ar fi durerea pelvină, secrețiile vaginale anormale, febra și durerea în timpul examinării pelvine. Medicii pot folosi, de asemenea, teste de laborator pentru a căuta infecții cu transmitere sexuală, teste de sarcină și teste imagistice, cum ar fi ultrasunetele, pentru a exclude alte afecțiuni. Deoarece această boală poate fi dificil de confirmat, diagnosticul se bazează adesea pe o combinație de constatări clinice și excluderea altor cauze.
Tratament: Boala inflamatorie pelvină este tratată cu antibiotice pentru a viza infecția, acoperind adesea bacteriile comune cu transmitere sexuală, cum ar fi chlamydia și gonoreea. Partenerii sexuali ar trebui, de asemenea, testați și tratați pentru a preveni reinfectarea. În cazurile severe, poate fi necesară spitalizarea sau intervenția chirurgicală dacă se formează abcese sau simptomele nu se ameliorează.
3. Chist ovarian, torsiune ovariană și sarcină ectopică
– Chisturi ovariene: Chisturile ovariene sunt saci plini de lichid care se formează pe sau în interiorul ovarelor, adesea inofensive, dar uneori provocând simptome. Chisturile ovariene sunt frecvente, mai ales în anii de reproducere, iar multe chisturi se rezolvă de la sine, fără tratament.
În timp ce majoritatea chisturilor sunt nedureroase, unele chisturi provoacă dureri pelvine, balonare sau cicluri menstruale neregulate.
Chisturile ovariene sunt adesea descoperite în timpul unui examen pelvin sau a unor teste imagistice, cum ar fi ultrasunetele, care ajută la determinarea mărimii, tipului chistului și dacă este plin de lichid sau solid. În unele cazuri, medicii pot folosi teste de sânge sau laparoscopie pentru a evalua în continuare chistul.
Tratamentul depinde de dimensiunea, tipul și simptomele chistului. Chisturile mici, funcționale pot necesita doar monitorizare, în timp ce chisturile mai mari sau persistente pot necesita medicamente sau îndepărtarea chirurgicală. Gestionarea durerii și medicamentele contraceptive hormonale pot ajuta, de asemenea, la prevenirea formării de noi chisturi. Majoritatea chisturilor ovariene sunt benigne, dar controalele regulate sunt importante pentru a exclude complicații precum ruptura sau torsiunea ovariană.
– Torsiunea ovariană: Torsiunea ovariană este o urgență medicală în care un ovar se răsucește în jurul ligamentelor care îl susțin, întrerupând alimentarea cu sânge.
Această afecțiune este adesea legată de chisturi sau mase ovariene care fac ovarul mai greu și mai predispus la răsucire. Simptomele apar de obicei brusc și includ dureri abdominale inferioare severe sau dureri pelvine, greață, vărsături și uneori febră.
Diagnosticul se face de obicei prin ecografie pelvină cu imagistica Doppler, care ajută la evaluarea fluxului sanguin către ovar.
Tratamentul necesită o intervenție chirurgicală urgentă, de obicei laparoscopică, pentru a deforma ovarul și a restabili fluxul sanguin. În cazurile severe în care au apărut leziuni tisulare, poate fi necesară îndepărtarea ovarului. Intervenția promptă este esențială pentru a preveni pierderea permanentă a ovarului și pentru a păstra fertilitatea.
– Sarcina ectopică: O sarcină ectopică apare atunci când un ou fertilizat se implantează în afara uterului, cel mai frecvent în trompele uterine. Această afecțiune este periculoasă deoarece trompele uterine nu pot susține un embrion în creștere, iar ruptura poate provoca sângerări care pun viața în pericol.
Simptomele includ adesea dureri abdominale ascuțite sau dureri pelvine, sângerări vaginale, amețeli sau dureri de umăr din cauza sângerării interne. Diagnosticul se face prin teste de sânge care măsoară nivelul hormonului de sarcină (hCG) și o ecografie transvaginală pentru a localiza sarcina.
Tratamentul poate include medicamente precum metotrexat pentru a opri creșterea celulelor sau o intervenție chirurgicală pentru îndepărtarea țesutului ectopic, în funcție de severitate. Asistența medicală promptă este esențială, deoarece sarcinile extrauterine nu pot continua normal și pot fi fatale dacă nu sunt tratate.
4. Fibroame uterine (leiomioame)
Fibroamele uterine sunt tumori musculare benigne ale uterului determinate de hormoni. Acestea pot provoca presiune pelvină, dureri abdominale inferioare, sângerări abundente și simptome urinare sau intestinale prin efect de masă.
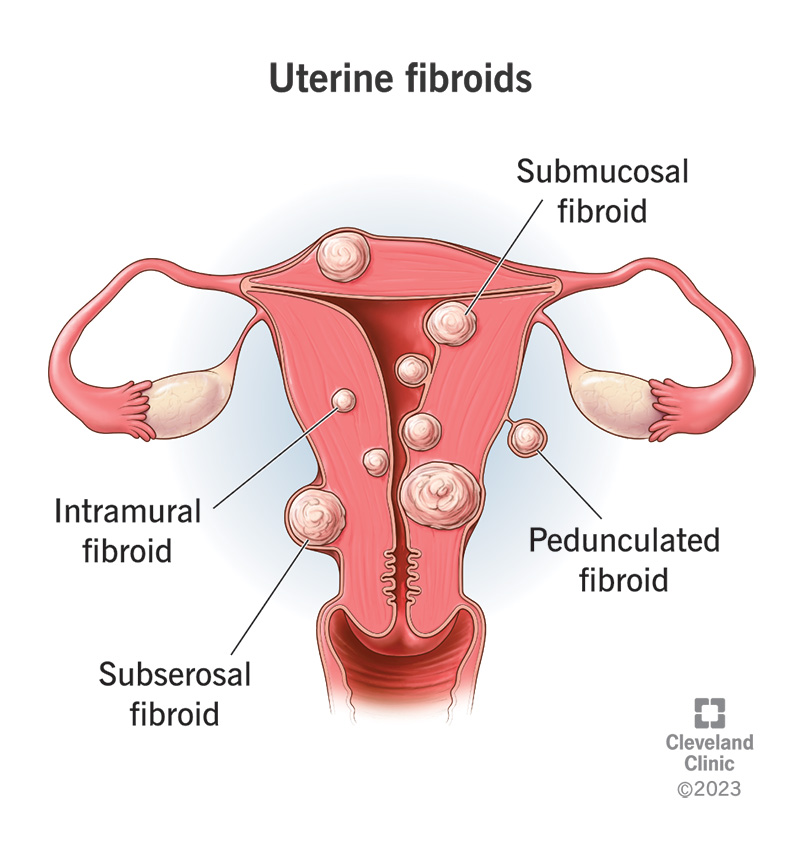
Fibroamele sunt foarte frecvente. O proporție substanțială de femei au fibroame până la mijlocul vârstei și aproximativ una din trei femei cu fibrom prezintă simptome.
Fibromul uterin este de obicei diagnosticat printr-un examen pelvin și prin teste imagistice precum ultrasunetele, care ajută la confirmarea prezenței și la măsurarea dimensiunii lor. Uneori, teste suplimentare, cum ar fi RMN sau test de laborator, sunt folosite pentru a exclude alte afecțiuni.
Tratamentul depinde de simptome, dimensiunea și localizarea fibroamelor. Fibroamele mici, asimptomatice, pot să nu necesite tratament, în timp ce fibroamele mai mari sau simptomatice pot fi tratate cu medicamente pentru a controla hormonii și sângerările. Opțiunile chirurgicale includ miomectomia (înlăturarea fibromului în timp ce se conservă uterul) sau histerectomia (înlăturarea completă a uterului), iar procedurile minim invazive, cum ar fi embolizarea arterei uterine, pot micșora fibroamele. Alegerea tratamentului este adaptată la vârsta pacientului, obiectivele de fertilitate și severitatea simptomelor.
Cauze gastrointestinale frecvente
1. Apendicita
Blocarea apendicelui (fecalit, hiperplazie limfoidă, mai rar tumoră) duce la creșterea bacteriană excesivă, inflamație și risc de perforare.
Simptome tipice: durere periumbilicală care iradiază în abdomenul inferior drept, greață sau vărsături, febră, număr crescut de globule albe.
Diagnostic: Evaluare clinică plus analize de sânge; ecografie sau CT pentru a confirma în cazuri incerte.
Tratament: Îndepărtarea chirurgicală (apendicectomia) este tratamentul standard. În cazuri selectate necomplicate, antibioticele singure pot fi o opțiune sub urmărire atentă. Tratamentul prompt evită ruptura și peritonita.
2. Diverticulita
Diverticulita este o inflamație sau o infecție a pungilor mici (diverticuli) care se formează în peretele colonului. Această boală provoacă adesea dureri abdominale ascuțite, de obicei în partea stângă jos, împreună cu febră, greață sau modificări ale obiceiului de defecare. Diverticulita este frecventă la adulții în vârstă.
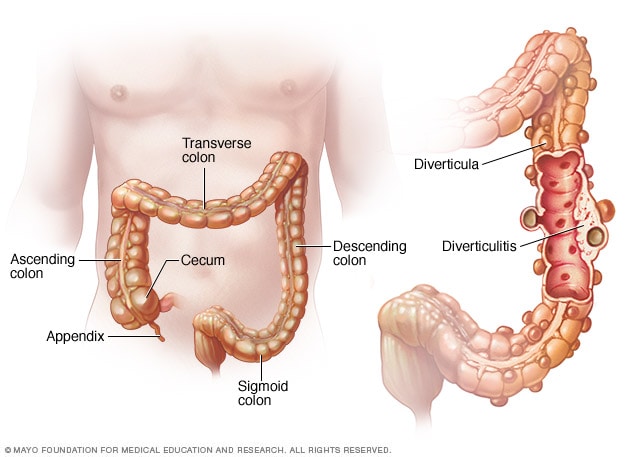
Diagnosticul este de obicei efectuat cu un examen fizic, teste de sânge și urină și, cel mai important, o scanare CT, care poate dezvălui diverticuli inflamați sau complicații precum abcesele.
Tratamentul depinde de severitate. Cazurile ușoare pot fi gestionate cu odihnă, o dietă lichidă și antibiotice, în timp ce cazurile mai severe sau complicate pot necesita spitalizare, antibiotice intravenoase sau chiar intervenții chirurgicale. Schimbările stilului de viață, cum ar fi o dietă bogată în fibre, sunt adesea recomandate pentru a ajuta la prevenirea recurenței.
3. Boala inflamatorie a intestinului și sindromul colonului iritabil
– Boala inflamatorie intestinală (boala Crohn și colita ulceroasă): Această boală inflamatorie cronică provoacă dureri abdominale, diaree, sângerare și simptome sistemice. Diagnosticul se realizează prin analize de sânge, analize de scaun, colonoscopie cu biopsie și imagistică. Tratamentul include medicamente antiinflamatoare, medicamente imunosupresoare și medicamente biologice.
– Sindromul intestinului iritabil: Aceasta este o tulburare funcțională a intestinului cu dureri abdominale recurente legate de obiceiul de defecare. Acest sindrom apare la aproximativ 10% din populația țării noastre. Sindromul intestinului iritabil este diagnosticat pe baza unei analize a simptomelor, a istoricului medical și a examenului fizic, cu teste utilizate în principal pentru a exclude alte afecțiuni. Medicii aplică adesea criteriile de la Roma, care necesită dureri abdominale recurente cel puțin o zi pe săptămână timp de trei luni, împreună cu modificări ale obiceiului de defecare sau consistenței scaunului. Tratamentul este dirijat de simptome (modificări ale dietei, cum ar fi FODMAP scăzut, modificarea fibrelor, medicament antispastic, medicament laxativ sau medicament antidiareic și terapie psihologică).
Cauze din tractul urinar și rinichi
1. Infecția tractului urinar și pielonefrita
Infecția bacteriană a vezicii urinare sau a rinichilor (cel mai frecvent E. coli) provoacă dureri abdominale inferioare sau dureri suprapubiene, disurie, urgență de a urina și uneori dureri de spate și febră dacă rinichiul este implicat. Infecția tractului urinar este foarte frecventă, mai ales la femei.
Infecția tractului urinar este de obicei diagnosticată printr-un test de urină care verifică bacterii, globule albe sau celule roșii din sânge și, uneori, este confirmată cu o urocultură. În anumite cazuri, imagistica sau cistoscopia pot fi utilizate dacă infecția este recurentă sau complicată. Tratamentul se efectuează de obicei cu un medicament antibiotic, care este ales în funcție de tipul de bacterie și de severitatea infecției, și vi se poate administra un medicament pentru calmarea durerii. Bea multe lichide și golirea frecventă a vezicii urinare poate ajuta, de asemenea, la recuperare și la prevenirea viitoarelor infecții.
2. Pietre la rinichi (colici ureterice)
Pietrele la rinichi se formează atunci când mineralele și sărurile din urină se cristalizează din cauza dezechilibrelor precum deshidratarea sau excesul de calciu, oxalat sau acid uric.
Simptomele includ adesea durere severă în spate sau lateral, durere care iradiază în abdomenul inferior sau în zona inghinală, sânge în urină, greață și urinare frecventă.
Diagnosticul este de obicei efectuat cu teste imagistice, cum ar fi scanări CT sau ultrasunete, împreună cu teste de sânge și urină pentru a identifica substanțele care formează pietre.
Tratamentul depinde de dimensiunea și tipul pietrei. Pietrele mici pot trece în mod natural cu hidratare și ameliorarea durerii, în timp ce pietrele mai mari pot necesita proceduri medicale, cum ar fi litotritia cu unde de șoc sau îndepărtarea chirurgicală.
Măsurile preventive includ consumul de multă apă, ajustări ale dietei și, uneori, medicamente pentru a reduce substanțele chimice care formează pietre.
Deși durerile pelvine cu dureri abdominale se datorează uneori unor probleme minore, cum ar fi indigestie sau crampe menstruale, trebuie să mergi la medic dacă durerea este severă, bruscă, persistentă sau însoțită de simptome alarmante precum febră, vărsături, sângerare anormală, leșin sau dificultăți la urinare. Chiar și durerea ușoară care nu se ameliorează sau continuă să se repete ar trebui evaluată de un profesionist din domeniul sănătății.























Discussion about this post